AİDS
Edinilmiş bağışıklık yetersizliği sendromunun kısaltması. Edinilmiş (yada kazanılmış) bağışıklık yetersizliği sendromu (İngilizce Acquired immune Deficiency Syndrome), yakın dönemde ortaya çıkmış bir hastalıktır. Özel olarak bağışıklık sistemi (Bk. BAĞIŞIKLIK) hücrelerine saldıran ve işlevlerini bozan insan bağışıklık yetersizliği virüsünden (Human immunodeficiency virus ya da HİV) kaynaklanır. Söz konusu bozukluklar yıllarca ortaya çıkmayabilirler; ama çıktıklarında, bağışıklık sisteminin zararlı organizmalara karşı direncini ciddi biçimde azaltırlar. Bu da bedeni “fırsatçı hastalıklar” adı verilen çeşitli bulaşıcı hastalıkların saldırısına ve az görülen bazı kanser türlerinin gelişmesine açık tutar. Virüs, bazı beyin hücrelerine de yayılma eğilimi gösterir. Bu yayılma sonucunda, sinirsel-ruhsal bozukluklar diye adlandırılan rahatsızlıklara ya da sinir hücrelerindeki fiziksel bozuna bağlı ruhsal sorunlara yol açar. İlk AIDS vakalarının yayınlandığı 1981 ‘den 1991 ‘in ortalarına kadar, yalnızca ABD’de 190 000’den çok ki-, şinin AİDS’e yakalandığı ve 120 000’den çok kişinin bu hastalıktan öldüğü açıklanmıştır. Üstelik bu istatistiksel sayılar, bir buzdağına benzetilecek olursa, AİDS’in suyun üstünde görülebilen bölümdür. 1990 yıllarının başında, 1 -1,5 milyon ABD’linin virüs taşıyıcı olduğu, ama klinik belirtilerin henüz ortaya çıkmadığı tahmin edilmektedir. Resmen açıklanan hastalıkların büyük bölümü ABD’de
olmakla birlikte, dünyanın 102 ülkesinde AİDS hastaları vardır. Afrika’da, Büyük Sahra’nın aşağısındaki bazı özel bölgelerdeyse, bu hastalık öbür ülkelere oranla çok daha yüksek oranda görülmektedir. AİDS’in henüz tedavisi ya da aşısı yoktur. HİV virüsünü alanlar farketmeden taşıyabilir ve cinsel ilişkide bulundukları kişilere bulaştırabilirler. Günümüzde AİDS’le savaşım, biyotıp uzmanlarının ve sağlık işiyle uğraşanların temel savaşı haline gelmiştir. Ayrıca HİV bulaşması ve AİDS, dünyanın her yanında halk-siyaset ve halk-sağlık kurumlan arasında ciddi etkileşimlere neden olmaktadır.
AİDS’in teşhisi. “ABD Hastalık Denetimi Merkezi” la- boratuvar bulguları, hastalarda belirli “fırsatçı” hastalık ların varlığına ve belirli öbür bozukluklara dayalı olarak, AIDS’in teshisi için bazı ölçütler belirlemiştir. “Fırsatçı” hastalıklar genellikle, AİDS’in en belirgin ve yaşamı tehdit eden klinik belirtileridirler. Beyne HİV bulaşmasına bağlı sinirsel-ruhsal bozukluklar da, günümüzde kolayca tanınmaktadır. HİV bulaşmasının öteki ihtilatlarının başlıcaları arasında ateş, ishal, aşırı kilo yitimi ve lenf bezleri büyümesi (Bk. LENF SİSTEMİ) sayılabilir. HİV bulaşmış bir kişi, yukarda sayılan belirtilerden bazılarını gösteriyor, ama AİDS’in tüm ölçütlerini karşılamıyorsa, teşhis, AİDS ilişkili kompleks {AİDS-related- complexya da kısa adıyla ARC) diye konur. ARC’nin ve belirti vermeyen HİV bulaşmasının gelişmeleri, birbirinden farklı şeyler olarak düşünülmemeli, daha çok, AİDS’e doğru “geri dönüşsüz” bir gidişin aşamaları olarak değerlendirilmelidir.
Tarihsel gelişme. 1970 yıllarının sonlarında bazı ender kanser tiplerinin ve çeşitli ciddi enfeksiyonların, daha önceden sağlıklı olduğu bilinen insanlarda gün geçtikçe artan sayılarda ortaya çıktığı belirlendi. Dikkati çeken, bu hastalıkların bağışıklık sistemi normal olan kişilerde görülmesiydi. Önce 1981’de, AİDS’in ağırlıklı olarak, eşcinsel ve biseksüel erkeklerde görüldüğü farkedildi. Bundan kısa bir süre sonra, damardan uyuşturucu kullanma alışkanlığı olanlarda ve kan aktarımı yapılan kişilerde hastalık riskinin arttığı belirlendi. Bu özeİlikteki kişilerin cinsel ilişki kurdukları kişilerde de AİDS görüldüğü dikkati çekti. AİDS hastalarıyla yapılan daha sonraki çalışmalar, T4 lenf hücresi (T4 lenfosit) adı verilen akyuvar hücrelerinde azalma olduğunu gösterdi (bu hücreler, saldırgan organizmalara karşı bedenin bağışıklık, yani savunma sisteminin düzenlenmesinde önemli rol oynarlar). AİDS hastalarındaki bu eksikliğin, sonradan edinildiği anlaşıldı. 1983’te, ABD Ulusal Sağlık Enstitüsü’nden Robert Gallo ve Fransız Pasteur Enstitüsü’nden Luc Montaigner, T4 hücrelerine saldıran bir virüs buldular. Başlangıçta bu virüse çeşitli adlar verildi: İnsan Lenfot- ropik virüsü (HTLV) III, Lenfadenopati-asosiye virüsü ve AİDS-assosiye İvirüsü (ARV). Sonunda “İnsan bağışıklık yetersizliği” virüsü (HİV) adı benimsendi ve bu virüsün AİDS’in gerçek etkeni olduğunu gösteren güçlü kanıtlar elde edildi. HİV-2 denilen, aşağı yukarı yalnızca Afrika’da görülen ikinci bir virüs tipi de bulundu. HİV’nin biyolojik ve coğrafi kökenleri konusunda bilinenler sınırlıdır. Ama anlaşıldığı kadarıyla, virüsün geçmişi, insanlar arasında yayılmayla sınırlıdır: Bazı Afrika maymunlarında gözlenen benzer virüsler, insanda hastalık oluşturmamıştır.
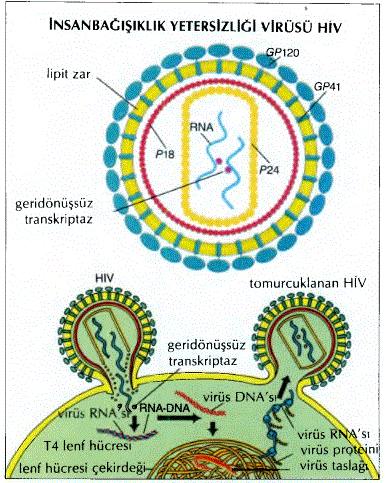
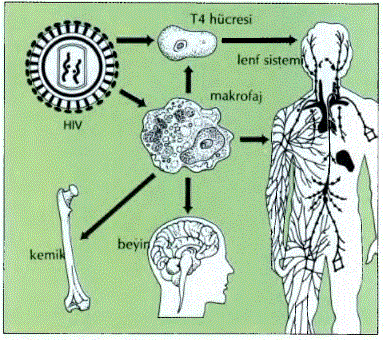
Virüsün yapısı. HİV bir RNA geridönüşsüz virüstür (ret- rovirüs). Elektron mikroskobunda görünüşü, iki büyük virüs RNA’sı genetik gerecini saran yoğun, silindir biçimi bir çekirdek biçimindedir; bu çekirdek, hücre biçiminde bir dış zarla çevrilidir. Bütün geridönüşsüz virüsler gibi, HİV de virüs RNA’sından DNA kopyalayabilen geridönüşsüz Trans- kriptaz enzimi taşır. Bu, virüse, normal genetik bilgi akımını (Bk. GENETİK ŞİFRE);ters çevirmeve virüs genlerini, bulaştıkları kişinin genetik gereciyle birleştirme yeteneği sağlar. Sonra virüs, yeniden etkinliğe geçinceye kadar, süresi değişen dönemler boyunca sessiz (belirti vermeden) kalır. Yeniden etkinleşme sürecini harekete geçiren etmenler ve mekanizmaları konusunda daha ayrıntılı bilgiler elde edilmesi, HİV bulaşmasının denetim altına alınması çabalarının başarıya ulaşması açısından büyük önem taşımaktadır. HİV bulaşmasının kritik bir aşaması, virüsün, saldıracağı hücrenin içine girebilmesini, sağlayan ve o hücrenin üstünde bulunan “alıcı” denen yere bağlanmasıdır. ÇalışmalarT4 hücrelerinin yüzeyinde yoğun olarak bulunan CD4 molekülünün, bu alıcılık görevini yaptığını göstermiştir. Yalnız, T4 hücresinin temel HİV hedefi olmasına karşın, CD4 yüzey molekülünü içeren öbür hücrelere de HİV bulaşabilir. Dolayısıyla, monosit ve makrofaj adları verilen kan hücreleri de, HİV’nin öteki hedeflerdir.
Bulaşma yolları. Araştırmacılar HİV’yi kan, semen, tükürük, ter, sidik, beyin-omurilik sıvısı, süt ve dölyolu salgıları dahil, çok sayıda beden sıvısından ayırmayı başarmışlardır. Bununla birlikte HİV’nin yalnızca üç biçimde yayılabileceğini gösteren güçlü kanıtlar vardır: HİV bulaşmış kişiyle cinsel ya da eşcinsel ilişki; virüs bulaşmış kan ve kan ürünleri alma; doğum öncesinde ya da süresince anneden çocuğuna geçiş. ABD’de AİDS hastalarının en az % 97’si, bu üç biçimden biriyle virüs almıştır: Bunların yaklaşık % 60’ı da eşcinsel erkeklerdir. Buna karşılık, ABD’de karşı cinsten cinsel ilişkiyle bulaşma % 5’in altındayken, Afrika ve Asya’da virüsün asıl geçişi bu biçimdedir. AİDS hastalarının yaklaşık % 21’i, HİV bulaşmış kişilerin kullandıkları iğneleri kullanan kişilerdir (kan aktarımından önce, bütün kan vericilerin kanlarında, kan plazmalarında HİV antikorlarının aranmasının yaygınlaşmasıyla, ABD ve Batı ülkelerinde kan aktarımından virüs bulaşma riskinin oranı % 1 ‘in altına indirilebilmiştir). Üreme çağındaki kadınlarda AİDS hastalığına yakalanma sayısı, dikkat çekici bir biçimde artmaktadır. Kuzey ve Güney Amerika’nın büyük kentlerinde, Batı Avrupa’da ve Büyük Sahra’nın aşağısındaki Afrika’da 20- 40 yaşlar arasındaki kadınlarda, sık sık AİDS’ten ölüm görülmeye başlanmıştır. AİDS’li annelerinden hastalığı kapmış 13 yaşın altındaki çocukların sayısı da önemli ölçüde artmaktadır. AİDS’li kadınlardan doğan çocukların % 23-33’ünde hastalığın gelişeceği kanıtlanmıştır. Eşcinsel olmayan ilişkilerle HİV geçişini destekleyen bilimsel kanıtlar yoktur. Yapılan titiz çalışmalar, AİDS’li bireyler ile ev halkı arasındaki uzun süreli ilişkilere karşın aile üyelerinde hastalığa rastlanmadığını (yukarıda belirtilen geçiş yolları dışında) göstermiştir. Sağlık işleriyle ilgili çalışanlarsa, virüs bulaşmış kan bulaşığı iğnelerle kazayla yaralanma sonucunda hastalık virüsünü alabilmektedirler.
Klinik belirtiler. HİV’nin bulaşmasından sonra, kişide hiçbir |belirti görülmeyebilir ya da ivegen mononükle- oz (tek çekirdekli kan hücrelerinde artma) belirtileri görülebilir (ama kısa sürede yok olurlar). Virüsün bulaşması ile AİDS’in gelişmesi arasındaki süre, genellikle 6 ay ile 11 yıl arasında değişir. Çalışmalar, virüs bulaşmış bireylerin % 26-46’sında, bulaşmayı izleyen ilk 7 yıl içinde AİDS’in bütün teşhis ölçütleriyle geİiştiğini ortaya koymuştur. AİDS bir kez yerleşince, klinik gelişmesi genellikle hızlı olmakta ve hastaların çoğu 3 yıl içinde ölmektedir.
“Fırsatçı hastalıklar” ve kanserler. T4 hücreleri aşağı yukarı bütün bağışıklık tepkilerinden sorumlu oldukları için, virüs bulaşması sonucunda işlevlerindeki azalma, bedeni “fırsatçı hastalıkların saldırısına ve kanser gelişmesine duyarlı duruma getirir. En çok görülen ve tehlikeli ihtilat, çoğunlukla ilk gelişen ve en sık rastlanan ölüm nedeni olan bir tür zatürredir. HİV taşıyan kişilerde Toksoplazma gondili, Candida gibi mantarlar, çeşitli bakteriler (bu arada verem basili, virüsler, kısa sürede hastalıklara yolaçmaktadır; ayrıca bu hastaların bazılarında Hodgkin kökenli olmayan lenf uru, Hodgkin hastalığı, Kaposi sarkomu gibi kanserler gelişmektedir. Ka- pori sarkomu, bağışıklık sisteminde hiçbir düzeltme belirtisi görülmeyen AİDS’lilerde, özellikle bu tür kanserlerin gelişmesi için gerekli öbür etmenler de varsa, ortaya çıkmaktadır. Hodgkin hastalığı kökenli olmayan lenf urları, (birincil beyin lenf urları ile Burkitt tipi lenf urunu da içerirler), özellikle “fırsatçı” hastalıklara da yakalanmış AİDS hastalarında, alışıldığından çok daha yıkıcı olmakta ve kimyasal tedaviden (kemoterapi) etkilenmemektedirler.
HlV’yle ilişkili öbür bozukluklar ve ortak etmenler. HİV bulaşmış hastaların yaklaşık % 60’ında sinirsel-ruhsal bozukluklar gelişir. Bunun, HİV’nin beyin, omurilik ve çevre sinirlerine yerleşmesine ve çoğalmasına bağlı olduğu anlaşılmıştır. Bu olay, beyin zarları-tümbeyin iltihabından, bunamaya kadar uzanan geniş yelpazeli rahatsızlıklara yolaçar.j Kanda dolaşan HİV bulaşmış mo- nositlerin beyindeki bulaşmanın başlangıcından sorunlu olabileceğini gösteren çalışmalar vardır. Buna karşılık, sinir dokusuna HİV’nin doğrudan bulaşabileceğini destekleyen kanıtların sayısı çok azdır. HİV hastalarındaki kan hücre bozuklukları, kansızlık, akyuvarlarda azalma ve trombosit işlev bozukluklukla- rını içerir. Araştırmacılar, dolaşımdaki kan hücrelerinin öncüleri olan kemik iliği hücrelerine virüsün doğrudan bulaşabildiğim ve bu hücreler içinde çoğalabildiğini de göstermiştir. Ayrıca, kemik iliği, virüse “yataklık” görevi yapmakta ve bedene yayılmasına potansiyel oluşturmaktadır. HİV ilişkili öteki hastalıklar arasında nefrit (Bk. BÖBREK HASTALIKLARI), atardamar iltihabı ve zatürre sayılabilir. Belirli yardımcı etmenler, enfeksiyonlara duyarlılığı artırarak ve virüs-hastalık etkinliğini belirginleştirerek, HİV bulaşmalarında önemli rol oynarlar. Cinsel ilişkiyle geçen öbür hastalıklar cinsel organlarda yolaçtıkları bozunlar nedeniyle HİV’nin bulaşmasını kolaylaştırırlar. Ayrıca, laboratuar çalışmaları, mikoplazmalar gibi, AİDS hastalarında sık görülen bazı belirli mikropların da, yardımcı etmen işlevi görme olasılığının yüksek olduğunu ortaya koymuştur.
AİDS tedavisi. HİV bulaşmasına ve AIDS’e karşı savaşımda biyotıp araştırmacıları iki önemli yol göstermişlerdir. Birinci strateji, bedende HİV’ye karşı oluşan etki- sizleştirici antikorları harekete geçirecek bir aşı geliştirmek ve kişileri virüse karşı korumaktır; İkincisi, HİV bulaşmasına ve AİDS’e karşı tedavi edici etkenler bulmak ve geliştirmektir. Son gelişmelere dayanan bazı uzmanlar, gelecek 10 yıl içinde bir aşı geliştirilebileceğini belirtmişlerse de, henüz HİV bulaşmasına karşı bir aşı yoktur. Bir aşı geliştirilmesinin önündeki temel engel, virüsün değişkenliğidir. Çok sayıda HİV virüsü çeşidi vardır ve bunlardan biri aşı amacıyla insan bedenine verilse bile, hızla ve kolayca değişinime uğramaktadır.1990 yıllarının başından bu yana, dünyanın birçok yerinde çok sayıda aşı “adayı”, gönüllü insanlar üstünde denenmektedir. HİV bulaşmasının ve ihtilatlarının tedavisinde önemli ilerlemeler gerçekleştirilmiş, çabalar iki temel alanda yoğunlaştırılmıştır: Hastalığa yolaçıcı| etkeni doğrudan etkileyen virüs karşıtı ilaçlar; bağışıklık sisteminin işlevlerini artıranı ve düzenleyen maddeler olan immüno- modulatörler (bağışıklık düzenleyiciler). “Fırsatçı” hastalıkların ve kanserlerin tedavisinde de gelişme ve yenilikler olmaktadır. HİV’nin karmaşık yaşam çevrimi nedeniyle, virüs karşıtı ve bağışıklığı güçlendirici tedavilerin gelişmesindeki başarı, bilimsel bir meydan okuma olacaktır. HİV, bilinen hastalık yapıcı mikroorganizmaların çoğundan farklı olarak, saldırgan etkenlere karşı bedeni koruyan bağışıklık sistemi hücrelerini etkilemektedir. Dolayısıyla virüsü, zaten tehdit altında olan bağışıklık sistemini yok etmeden öldürmek, teknik açıdan son derece güçtür. Üstelik, HİV için önemli bir “yatak” olan bu hücrelere zarar vermeden içlerindeki virüsü yok etmek olanaksız görülmektedir. Sözgelimi, makrofaj hücreler, bir yandan taşıdıkları virüsü bağışıklık sisteminden korurken, bir yandan da kendileri HİV’nin çoğalmasını sağlamaktadırlar. Dolaşımda bulunan makrofajlar, aynı zamanda, beyin de dahil bedenin çeşitli alanlarına HİV’nin yayılmasında önemli rol oynamaktadırlar. Etkili tedavinin araştırılmasında göz önünde tutulan başka önemli konular da vardır. Sözgelimi, beyin HİV infeksiyonu için önemli bir hedef olduğuna göre, etkili bir HİV karşıtı etkenin, kan-beyin engelini aşması gerekir. Yine, tedavide yeğlenecek bir nokta da, virüs karşıtı etmenin (ilacın) ağızdan kullanılabilmesidir. Çünkü bir AİDS ilacının uzun süre etkili olabilmesi ve kanda uzun süre kalması gerekir. Günümüze kadar pek çok ilaç insanlarda denenmiş, ama yalnızca ikisi ABD Besin ve İlaç (FDA) kuruluşundan lisans alabilmiştir; Azidotimi- din (AZT) ve Dideoksiinozin (DDİ). AZT, bazı hastalarda oldukça uzun süre etki gösterebilen ve virüs çoğalmasını önleyici bir ilaçtır. Belirtilerin henüz ortaya çıkmamış olduğu hastalarda, AİDS’in başlamasını geciktirir. Ama birçok hastada, zararlı yan etkilere yolaçar. DDİ de benzer etkili bir ilaçtır; AZT tedavisini kaldıramayan hastalarda kullanılır. Öbür ilaçlar henüz, klinik deneme aşamasındadır. Gansikloyir (göz enfeksiyonlarına karşı) ve sprey halinde Pentamidin (AİDS’lilerde görülen zatürreye karşı), başlıca “fırsatçı” hastalıklara karşı tedavi edici özellikleri yüksek ve FDA’dan lisans almış ilaçlardır. Hastalıktan korunma önlemleri. Etkili bir aşının ya da tedavinin bulunmadığı göz önünde tutulursa, kitlelerin eğitimi, böylece risklerin azaltılması, AİDS’e karşı savaşmada günümüzde en etkili yoldur. İnsandan insana geçme yollarının sınırlı olması nedeniyle, risk altındaki kişilerle cinsel ilişkiden kaçınılması, AİDS’in daha çok yayılmasını durdurabilir. Bölgesel iletişim gruplarıyla, ülke genelinde ve hükümet tarafından düzenlenecek çalışmalarla gerekli bilgileri içeren belgelerin sağlanması ve dağıtılması, bu amaca ulaşmaya yardım edebilir. Sözgelimi 1981’de ABD’de “Halk Sağlığı Servisi”, “HİV bulaşması” ve AİDS’le ilgili basit bir dille yazılmış, kolay anlaşılır broşürler hazırlamış, bu broşürler ülkedeki her eve postalanmıştır. Toplumda davranış değişikliği yaratmak çok güç olsa da, ABD’de AİDS’ten en çok etkilenen gruplar üstünde yapılan çalışmaların, bu tür değişiklikleri başlatabildiği saptanmıştır. Mart 1983’te ABD’de büyük kan bankası kuruluşları da, HİV’nin geçiş olasılığını azaltmak için, AİDS riski bulunan bütün kan verecekleri sorgulayan süreçler geliştirmiş, buna ek olarak, AİDS riskini artıracak uyuşturucu düşkünlüğü olan yada AİDS belirtilerini andırır belirtiler gösteren kişilerde tarama testlerini artırmışlardır.1985 başında kanda HİV’ye karşı gelişen antikorları doğrudan belirleyici bir tarama testi geliştirilmiş ve uygulamaya konmuştur: Genellikle bulaşmayı izleyen haftalar ya da aylar içinde ortaya çıkan bu antikorların varlığı, kişinin virüsü almış olduğunu gösterir. Ancak, bunun belirlenmesine karşın, kişide AİDS’in gelişeceğini mi, yoksa hiçbir belirtiye yol açmaksızın yaşayacağını mı kesin olarak belirlemek henüz olanaksızdır. Kan aktarımında ya da kan ürünlerinin yapımında kullanılan bütün kanlar, günümüzde bütün gelişmiş ülkelerde antikor bakımından taranmaktadır. Yaygın yöntem ELİSA (Enzyme-Linked ImmunoSorbent Assay) tarama testinin ve “Western leke testi” denen daha özgül bir yöntemin kullanılmasıdır. Bu testlerden birinde pozitif sonuç veren kan, kesinlikle kullanılmamaktadır. Doku ve organ bankaları da benzer işlemler uygulamaktadır. Verici kanının hazırlanmasıysa, kendi başına HİV infeksiyonu riski taşımaz. Çünkü bu amaçla kullanılan aletler, mutlaka önceden arıtılmaktadır. ABD dahil birçok ülke, uzun süre kalacak yabancı turistlere, AİDS potansiyeli taşıyabilecek göçmenlere ve dış ülkelerden dönen kişilere, bir dizi testi içeren katı kurallar uygulamaya başlamışlardır. Yoğun çabalar, sorunun birçok aşamasında ilerlemeler gerçekleştirilmesini sağlamış ve HİV’nin yolaçtığı bu hastalıkla savaşta, başarılı stratejiler geliştirileceği umudunu yaratmıştır.






