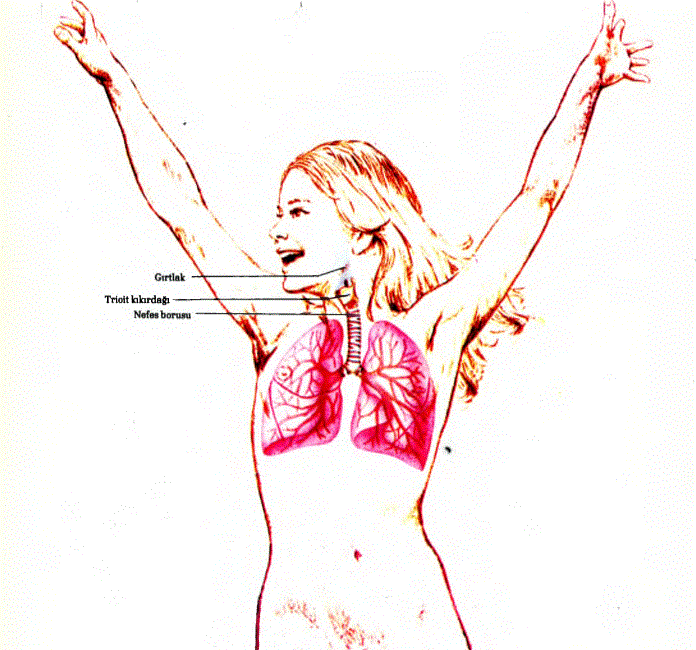ŞARK ÇIBANI (YIL ÇIBANI- HALEP ÇIBANI): Ş ark çıbanı “L eyşm anya tro p ik a” denilen b ir asalağ ın in san derisinde m onosit ve histiositler içinde parazitlenm esiyle o rtay a çıkan ve uzun sü re so n ra kendisine özgü b ir nedbe izi b ıra k a ra k iyileşen b ir d eri hastalığıdır. L ayşm anya tropika yab an i kem irgenlerde, köpek ve in sa n la rd a b arın ır. D olayısıyla bulaşm a kaynağı b u can lılard ır. Bazı ta ta rc ık tü rleri, layşm anya tropika asalağını taşıy an insan, köpek ya d a kem irgenlerin kanını em erek b u m ikrobu alırlar ve d ah a so n ra kanını em dikleri b ir b aşk a in san köpek ya d a kem irgene b u m ikrobu b u la ştırırlar. Böylece layşm anya tropika ta ta rcıklar aracılığıyla yayılır. Ş ark çıbanı etkenini taşıy an ta ta rc ık sineği, insanı soktuktan so n ra 15 gün 6 ay k ad a r sü ren ve kuluçka dönem i denüen b ir sü re sonunda, tatarcığ ın soktuğu yerde deri yüzeyinde kırm ızı ve kaşıntılı b ir p ap ü l görülür. P apül zam anla derinin derin k atların a doğru ilerlerken, tepesinde b ir ülserasyon belirir.. Bir sü re so n ra bun u n üzeri k ru tla (kabuk) örtülür. Bu krut pensle k ald ırılırsa altın d a çiviye b en zer u zan tılar görülür. Z am anla krut kendiliğinden d ü şer ve yerinde ü lser kalır. Bu ü lser yavaş yavaş ned b eleşir ve b ir yıl so n ra d eri yüzeyinde şark çıbanm aözgü nedbe izi tam am lanm ış olur. Ş ark çıbanı genellikle b ir kez oluştuktan so n ra tam b ir bağışıklık b ırak ır. T edavisinde “A ntim u- a n ” içeren ilaçlar kullanılm aktadır.
17.47. DERİ M ÎYAZİSİ: Bazı kurt ve sineklerin y u m u rtaların ı d eri içine b ırak m aları ve bu y u m u rtalard an çıkan y av ru ların d eri içinde birtakım çizgiler olu ştu rm alarıd ır. A salak, çizginin b iraz ilerisindedir. B urası, elektrikle yakılarak (Elektrokoterizasyon) tedavi edilir.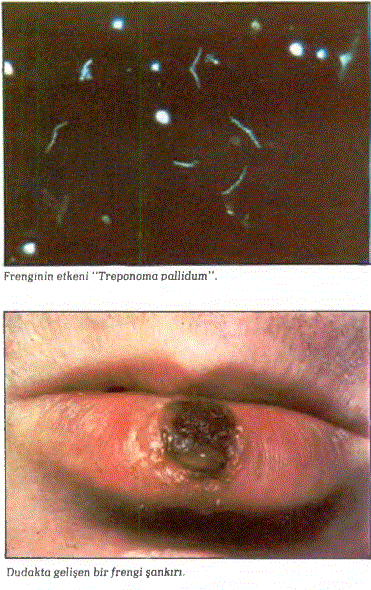
17.48. FRENGİ (SİFİLİS): Sifilis (frengi) “T rep a- nom a pallidum ” adlı b ir m ikrobun neden olduğu kronik (müzmin) seyirli, b ü tü n vücudu tu ta n (sistem ik) b ir zührevi (veneryel) bulaşıcı h astalık tır. G ünüm üzde cinsel ilişkiyle b u laşan bu h astalık , kan yoluyla ham üe kadının henüz doğm am ış çocuğuna geçerek yeni doğan çocukta doğum sal sifilis görülm esine yol açab ilir. Çok az rastlan m ak la birlikte, sifilisli b ir h astay la öpüşme, onun sofra takım larını kullanm a ya da alfran g a tu v alet yoluyla d a bulaşm a olabilir. Bir b aşk a yol d a sifilisli annenin süt verdiği çocuğuna hastalığı bulaştırm asıd ır. Sifilis hastalığ ın a neden olan trep an o m a pallidum sp iral biçim inde ve kendi üzerin d e 6-14 kez sarm al y ap an b ir m ikroorganizm adır. Bir yay gibi ileriye, sağa, sola, aşağıya h are k etle r y ap a r. K uruluğa son d erece dayanıksızdır. Böyle b ir o rtam d a b irk aç saniyede ölür. Cinsel ilişki sırasın d a oluşan d eri sıyrıkları ve cinsel o rg an ların m ukozası m ikrobun v ü cu d a kolayca girebileceği giriş k ap ılarıd ır. Sifilis m ikrobunun vü cu d a girm esiyle ilk b elirtü e- rin o rtay a çıkm ası a ra sın d a üç h aftalık b ir zam an aralığı v ard ır. Bu zam an aralığ ın a “L atent dönem ” d en ir. L aten t dönem in son u n d a sifilis b elirtilerin i verm eye b a ş la r. Sifilis b irb irin i izleyen üç d ev re g ö sterir. B unlar sırasıy la, birin ci devir, ikinci devir ve ü çü n cü devir (geç sifüis) ad ların ı a lırlar. Sifilis m ikrobu v ü cu d a girdikten so n ra hem en k an a ve lenf sistem ine k arışır. Üç h aftalık laten t dönem inde bile, k an d a trep an o m a pallidum m ikrobuna ra stla n ır. A m a b u dönem de b iraz ileride sözünü edeceğim iz sifilisin teşhisine y ardım eden serolojik testler, henüz b u özellikte değillerdir. B una “ Sero- n eg atif dönem ” denir. Sifilisin b irin ci devri: Bu devir m ikrobunalınm asını izleyen yaklaşık üç h aftalık laten t dönem in hem en so n rasın d a o rtay a çık ar ve yaklaşık 45 gün sü rer. B irinci dev rin ilk 15 gününde serolojik te stle r yine olum suz sonuç v erirler. Bu 15 günlük dönem e “ İkinci séro nég atif dönem ” de denir. D aha son rak i 30 günde serolojik te stle r sifilis teşh isin d e olum lu so n u çlar v erirler. Sifilisin birinci devrinin iki özgün özelliği v ard ır. B u n lard an ilki sifilis m ikrobunun girdiği d eri yüzeyinde gelişen ve “ Ş an k r” adını alan erozyonlu p ap ü ld ü r. İkincisi de derin in b u bölgesiyle ilgisi olan lenf düğüm lerinin şişm esidir.
(Lenfadenopati). Sifilis şa n k n ağrısız, zem ini et kırm ızısı re n g in d e, sızm ış olan serum nedeniyle p arla k görünüşlü ve kıkırdak sertliğinde erozyon- lu b ir p ap ü ld ü r. Bu p apülde bol m iktarda trep an o m a pallidum m ikrobu bulu n u r. Özel yöntem lerle b u y a ra d a n alın an sızıntılar, m ikroskop altın d a incelendiğinde m ikroplar görülür. Bu b ir teşh is yöntem idir ve ikinci sero-negatif dönem in de tek teşh is aracıd ır. Sero-negatif dönem den so n ra, yani sifilisin birinci devrinin ilk 15 gününden so n ra m ikroskobik teşhisin yanı sıra artık serolojik te stle r de positif çıktıklarından, ikinci b ir teşh is a ra c ı olu rlar.
Frengide lenf bezi şişmesi (solj.
Sifilisin birinci devrinde görülen ikinci belirti, şan k rın bulunduğu d eri bölgesiyle üişkisi olan lenf düğüm lerinin şişm esidir. Lenf düğüm lerinde de trep an o m a pallidum m ikrobu b u lu n u r. Lenf düğüm lerine sokulan iğnelerle, b u ra la rd a n alın an seru m lard a m ikroskop altın d a trep an o m a pallidum a ra n a b ü ir ve böylece bazı özel d u ru m lard a teşh ise kolayca v arıh r. Sifilisin birinci devrinde sifilis şa n k rla rm d a çok m ik tard a m ikrop bulunm ası nedeniyle, b u dönem deki h a s ta la r çok b u la ştırıc ıd ırlar. Sifilis şan k rları en çok erkeklerde glans p eniste, k ad ın lard a büyük ve küçük d u d ak lar ü zerin d e ve rahim boynunda y erleşir. H om oseksüel erk ek lerde en sık ağız ve anüs çevresinde y erleşir. Sifilisin ikinci devri: Sifüisin birin ci devri şan k rları iyileştikten so n ra ya d a b az ıla rı henüz tam o larak iyileşm eden sifilisin ikinci devri b a şla r. Bu devre y alan cı iyüeşm eler ve nüksetm eler biçim inde yaklaşık üç yıl sü re r. İkinci devrenin özgün b elirtileri vü cu ttak i birçok lenf düğüm ünün şişm esi (Poliadenopati) ve d erid e m akül, papül, püstül gibi çok say ıd a lezyom ın görülm esidir. İkinci devredeki deri lezyonlarında çok sayıda trep an o m a pallidum b u lu n d u ğ u n d an h astalağ m bıılaşıcılığı doruk n o k tasın d ad ır. İkinci dönem boyunca serolojik te stle r pozitiftir. Bu nedenle gerek derideki y a ra la rd a n alm an sızıntının m ikroskop altın d a incelenip m ikroplarının görülm esiyle, gerekse serolojik testlerle h astalığırı teşhisi laboratuvar çalışmalarıyla konulabilir. Bu devrede vücuttaki birçok lenf düğümü şişmiştir (Poliadenopati). Bunlar ağrısız, sert ve mobildirler (hareket ettirilebilirler). Poliadenopati ikinci dönem süresince varlığını korur. Makûller ikinci’ devrenin ilk görülen deri lezyonlarıdır. Bunlar genellikle pembe-kırmızı, kaşmtısız, 0.5 cm. çapında ve genellikle gövdenin en yan ve arka yüzlerine yerleşmişlerdir. Sifiliste görülen papüller, mor-kırmızı renkte 0.5 cm. çapında kaşmtısızdır. Genellikle kolları, bacakları ve gövdeyi tutarlar. Ağız içi mukozasında görülen papüllere mukoza plakları denir ve hastalığın bulaşmasında rol oynarlar. Papüllerden sonra püstüller gelişir. Bakımsız hastalarda deride ülserler de gelişebilir. Bunların üzeri kabuk bağlayabilir (krut). Bu krutlara “Rupia sifilitika” denir. Tedavi görmemiş sifilis olayları yaklaşık üç yıl süren ikinci devrede, yalancı iyileşme ve nüksetmelerle seyrederler. Nüksetmelerde görülen deri lezyonları, ikinci dönemin özgün makül ve papülleri olmakla birlikte, onlardan bazı farklı- lılar gösterirler. Nükseden lezyonlar daha az sayıdadırlar ve genellikle yüz, genital bölge, anus çevresi, ağız mukozası gibi bölgelerde kümeler oluşturacak biçimde yerleşirler. Her bir lezyon ikinci devredeki büyüklüğünü aşmıştır. Anus çevresi, vulva, memelerin altı, koltuk altı ve skrotum gibi oldukça nemli bölgelerde papüller büyürler, pembe-gri-beyaz bir renk kazanırlar. Bunlara “Kondiloma lata” denir. İkinci devre sifilisin bazı ilerlemiş vakalarında ve genellikle kadınlarda, boynu bir gerdanlık gibi saran beyaz renkte deri lekeleri görülür. Buna “Venüs” gerdanlığı” adı verilmiştir. Bazı olaylarda saç dökülmesi (Alopesi) de görülür. Bu ya yamalar biçiminde ya da bütün olarak görülür. Sifilisin üçüncü devri (geç sifilis): Bu dönemde vücudun sifilise karşı direnci çok azalmış, duyarlığı ise artmıştır. Bu nedenle hastalık hemen hemen tüm iç organları tutabilecek ve onlarda ağır yıkımlara yol açabilecek ciddiyete erişmiştir. En çok tutulan organlar beyin-omirilik sistemi, iskelet sistemi ve kalp-damar sistemidir. Üçüncü devrede deride görülen lezyonlar eritema tertiaris, gom ve sifilis tüberozadır. Eritema tertiarisler ikinci devredeki makûllere oranla daha derine yerleşmiş olan kırmızı renkte lezyonlardır. Gomlar üçüncü devir boyunca cerahatlamp yumuşarlar. Ağrısız ve mobüdirler. tleriki dönemlerde fistülleşip deri yüzeyinde kratere benzeyen bir yaranın oluşmasına neden olurlar. Deriye açılmış olan bu gomlar, zamanla yerlerinde nedbe dokusu bırakarak iyileşirler. Sifilis tüberoza demlen deri lezyonları genellikle 1 cm. çapında sert ve kırmızı renkte tüberküller- dir. Daha çok yüz, ense ve saçlı deride görülürler.
17.49. DOĞUMSAL SİFİLİS (DOĞUMSAL FRENGİ) (KONJENİTAL SİFİLİS): Sifilisin etkeni olan trepanoma pallidum, hamileliğin dördüncü ayından başlayarak plasentayı geçip kan yoluyla
cenine (fetus) ulaşabilir, henüz doğmamış olan insan yavrusunun sifilis hastalığına yakalanmasına neden olur. Sifilisin bu biçimine “Doğumsal sifilis” denir. Eğer annenin frengisi erken devrelerini yaşıyorsa, rahminde taşıdığı cenine bu hastalığı bulaştırma riski % 95’dir. Eğer anne hamileliğin döndüncü ayından önce sifilis tedavisi görecek olursa, ceninin bu hastalığa yakalanma riski sıfırdır. Tedavi görmemiş anneler sifilis nedeniyle % 40 oranında ölü çocuk doğumları, erken doğum, yeni doğan dönemi ölümü ve doğuştan öldürücü olmayan sifilisli çocuk olaylarına neden olurlar. Doğumsal sifilis olaylarının ancak % 25 kadarı çocuk bir yaşını doldurmadan teşhis edilebilmektedir. Sifilis hastalığına yakalanmış çocuğun 4 yaşma dek geçirdiği döneme “Sifilis konjenita prekoks”, 4 yaşından sonraki döneme de “Sifilis konjenita tarda” denir. Sifilis konjenita prekoks: Doğumsal sifilis belirtileri ya doğarken zaten vardır ya da doğumdan bir süre sonra ortaya çıkarlar. Bazı belirtiler sifilis kuşkusunu uyandırır, bunları şöyle sıralayabilir- riz: Plasentanın büyük oluşu, plasentada kanama alanlarının bulunması, hidramnioz, çocuğun düşük kilolu olması, ilk üç ay içinde nedeni açıklanamayan havale nöbetleri, hematemez, melena. Bu belirtilerin yanı sıra şimdi değineceğimiz belirtiler, çocukta doğumsal sifilisin bulunduğuna ait kesin belirtiler olarak kabul edilmelidir. Sifilis nezlesi genellikle doğumsal sifilisin en erken ortaya çıkan kesin belirtisidir. Çocuk burnundan nefes almada güçlük çektiğinden annesinin memesini rahat ememez, burnundan bazen kanlı sarı bir akıntı gelir. Burun mukozasında sifilis mikrobunun neden olduğu bu iltihap durumlarında semer burnu ortaya çıkar. Doğumsal sifilisin ikinci kesin belirtisi çocukta erişkin sifilisininin ikinci devresine uyan makül- papül-püstül biçiminde deri lezyonlannm görülmesidir. Üçüncü kesin belirti de yeni doğan çocukta splenomegali denilen dalağın büyümüş olması durumudur. Dalak aynı zamanda pürtük- lüdür. Karaciğer de büyümüş olabilir (Hepato- megali). Dördüncü kesin belirti “Sifilitik pemfi- gus” denilen tablodur. Burada avuç içi ve ayak tabanında büller görülür. Beşinci kesin belirti de “Parrot”un yalancı felcidir. Hastalanan çocuğun kemik ve kıkırdaklarında, sifilise bağlı olarak bir iltihap yerleşir. Çocuğun kol ve bacakları hareket ettirilmek istendiğinde, iltihap nedeniyle şiddetli bir ağrı duyacağından ağlamaya başlar. Bu ağrıyı yeniden yaratmamak amacıyla çocuk hareketsiz olarak yatmaya başlar. Bu da ona felçli görünümü kazandırır ama aslında felçli değildir. İltihap genellikle kemiğin metafiz bölgesini tutar ve epifizle diafizin ayrılmasına neden olup, kemiğin büyümesini durdurur. İltihaplanmış olan bu kemiklerde “Spontan kırık” denilen kendiliğinden kırıklar da oluşur. Eğer sifilis teşhisi gecikmeden konulur ve gereken tedavi uygulanırsa, hastalık ardında bir bozukluk bırakmadan iyileşir. Sifilis konjenita tarda: Konjenital sifilisin bu devresinde erişkin sifilisinin üçüncü devresindegörülen lezyonlar ve bunlara eklenmiş bazı özel belirtiler klinik tabloya egemendir. Eritema tertiaris, gom ve sifilis tüberoza biçimindeki deri lezyonları ve öteki organlara ait bozukluklar, erişkin sifilisinde olduğu gibi doğumsal sifilisin bu biçiminde de görülürler. Bunların yanı sıra bazı özel belirtüer de vardır. Bu özel belirtilerden biri “Hutchinson triadı” dır. Bu triad üç belirtiden oluşmuştur. Bunlar, üst orta kesici dişlerin kesici kenarlarının çentikli ve daha kaim olmaları, gözlerde körlüğe dek gidebüen bir keratitin bulunması ve statoakustik sinire bağlı sağırlığın gelişmesidir . Öteki özel belirtüer polidaktili (normalden fazla sayıda parmağa sahip olma), sindaktili (yapışık parmak), kılıç biçiminde tibia gibi anormal durumlardır.
17. 50. SİFİLİSİN LABORATUVAR İNCELEMELERİ VE TEDAVİSİ: Sifilisin deri lezyonlarmdan ya da tutmuş olduğu lenf düğümlerinden özel yöntemlerle ahnan materyallerin mikroskop altında incelenerek trepanoma pallidum mikrobunun görülmesi, hastalığın teşhisini kesinlikle koydurur. Serolojik testler bir başka teşhis aracıdır. Sifilis hastalığı kanda iki çeşit antikorun ortaya çıkmasına neden olur. Bazı özel yöntemlerle bu antikorların varlığı saptanarak, incelenen kişinin sifilisli olduğu tanısına varılır. Sifüis tedavisinde en etkin ilaç “Penisilin” dir. İlacın uygulanan dozları hastalığın dönemlerine ve hastanın özelliklerine göre değişir.
17.51. VİRÜSLERE BAĞLI DERİ HASTALIKLARI: Bu bölümde herpessimpleks(uçuk),verrüler (siğil) aft, zona, sağmaç hastalığı ve Behçet hastalığı incelenecektir.
17.52.HERPES SİMPLEKS (UÇUK): Herpes simpleks, herpes simpleks virüs tip 1 (HSV-1) virüsü tarafından oluşturulan ve kendisini bir araya gelmiş çok sayıda toplu iğne başı büyüklüğünde veziküllerle belli eden bir virütik dermatozdur. Uçuk genellikle ağır seyreden ateşli hastalıklar, güneş yanıkları, psikolojik bunalımlar gibi durumları izler. Lezyonlar daha çok ağız içi ve dudakları seçerler. Veziküller kaşıntı ve yanma duygusu uyandırırlar, bir süre sonra patlarlar ve içlerinden serum kıvamında bir sıvı sızar. Bundan sonra veziküllerin yerini bir ya da birkaç makül alır ve bütün bu tablo on gün içinde hiçbir iz bırakmaksızın iyileşir. Herpes simpleks bağışıklık bırakmaz, bu nedenle yeniden ortaya çıkabilir. Aynı virüs gözde korneayı tutup keratite neden olabilir. Keratit iyileştiğinde yerinde bulanık bir alan bırakarak görmeyi bozabilir. İdoxuridine (IDU), adenin arabinozid, yüksek dozda C vitamini hastalığın tedavisinde kullanılan ilaçlardır.
17.53. VERRÜ (SİĞİL): Verrüler oldukça sık rastlanan, daha çok çocuklarda görülen ve “Papovavirüs” grubundan bir virüsün neden olduğu bir virütik deri hastalığıdır. Siğiller deriden kabarık ve onun renginde, tek ya da çok sayıda kabartılardır. Mikroskobik incelemede, epidermisin bütün tabakalarıyla hiperplaziye uğramış olduğu görülür. Yani epidermisin hücreleri habis özellikte olmayan bir artış gösterirler. Siğiller genellikle kendiliklerinden iyi olurlar. Bunun yanı sıra hasta psikolojik olarak da tedavi edilebilir. Zaten halk arasında uygulanan tedaviler bu yönden etkili olmaktadır. Siğillerin elektrikle yakılması (Elektro-koterizasyon) en etkili tedavi aracıdır.
17.54. AFT: Aftlar özel bir virüsün neden olduğu ve genellikle ağız mukozasını tutan küçük ülserlerdir. Nüksetme özelliğine sahiptirler ve daha çok psikolojik sıkıntıları ve mide-barsak rahatsızlıklarını izlerler. Özel bir tedavileri yoktur. B vitaminleri, lokal antiseptikler iyileşmeyi kolaylaştırırlar.
17.55. ZONA (HERPES ZOSTER): Zona hastalığına neden olan virüsle suçiçeği hastalığını yapan virüs aynı virüstür. Bu virüse ‘Varisella-Zoster virüsü’ denir. Virüs sinir liflerine, bunların ganglionlarına (sinir hücrelerinin biraraya gelmesiyle oluşan nodül biçiminde oluşum) ve bu sinir liflerinin eridiği deri bölgelerine yerleşir. Hastalık deride kızarık plaklar üzerine yerleşen veziküllere neden olur. Bu deri belirtileri sinir liflerine parelellik gösterirler. Deri lezyonları ortaya çıkmadan 4-5 gün önce hasta halsizlik, ateş, iştahsızlık ve veziküllerin oluşacağı deri bölgesinde ağrılardan yakınır. Zona Hodgkin hastalığı, lösemi ve bazı kanser olaylarına katılır. Tedavide B vitaminleri, lokal antiseptikler kullanılmaktadır.
17.56. BEHÇET HASTALIĞI: Bu hastalık 1937 yılında Türk doktor HULUSİ BEHÇET tarafından ortaya konmuştur: Bu nedenle de hastalık hocalarımızın hocası olan HULUSİ BEHÇET’in adıyla bilinir. Hulusi Behçet, hastalığın üç belirtisini tanımladı. Ama daha sonraları bu üç belirtiye başkalarının da eşlik ettiği ortaya kondu. Hastalığın nedeni henüz kesinlikle ortaya konmuş değildir. Bazı olaylarda özel bir virüse rastlanmaktadır. Hulusi Behçet’in tanımladığı üç belirti şunlardır: 1) Ağız içinde aft ülserlerine benzeyen ama onlardan daha derin olan ülserler. 2) Genital bölgede yavaş iyileşen ve derin ülserler. 3) Gözlerde “Hipopi- yonlu iridosiklit”. Hipopiyon gözün ön kamarasında cerahat toplanması olayıdır. İridosiklit de iris ve korpus siliarenin iltihaplanmasıdır. Bu üç belirtinin yanı sıra eklemlerde iltihabi belirtiler, sindirim kanalı bozuklukları, sinir sistemi ve damar bozuklukları da görülür. Hastalığın özel bir tedavisi yoktur. Kortizonlu ilaçlar denenmektedir.
17.57. SAĞMAÇ NODOZİTELERİ: İnekleri sağanların bazen veterinerlerin ellerinde görülen ve poksvirüslerin neden olduğu nodüllerdir. Birkaç haftada hiçbir iz bırakmadan kendiliklerinden iyileşirler.
17.58. ALLERJİK DERİ HASTALIKLARI: Bu bölümde ürtiker,egzama,dizhidrozis ve kaşıntıları inceleyeceğiz.
17.59. ÜRTİKER: Kişiden kişiye değişen allerji yaratan bir etkene bağlı olarak deride kaşıntılı ve ödemli ortam üzerinde papüllerin oluşması ürtiker olayıdır. Bu tablo genellikle birkaç saat içinde kaybolma eğilimindedir. Kaşıntı genellikle papüllere öncülük eder ve çok şiddetlidir. Bazı ürtiker ataklan halsizlik, ateş, eklem ağrıları gibi belirtiler de içerir. Ürtiker vücudun herhangi bir bölgesindeki deri yüzeyini tutabileceği gibi, mukoza yüzeylerine de tutabilir. Ağız içi mukozası, yemek borusu (özofagus), gırtlak (larinks) mukozaları buna birer örnek olarak gösterilebilirlere Bunlar içinde en tehlikeli olanı gırtlak mukozasının tutulmasıdır. Ürtiker zemininin ödemli yapısı, gırtlak boşluğunu tıkayıp nefes alıp vermeyi engelleyerek, hastanın boğulup (Asfiksi) ölmesine neden olabilir. Allerjik kişinin duyarlı olduğu etkene karşı duyarlığı azalmadığı ya da ortadan kaldırılmadığı sürece, kişi bu etkenle her karşılaştığında ürtiker yinelenecektir. Tedavide ilk amaç allerjiyi yaratan nedeni bulmak ve kişiyi bundan uzak tutmaktır. Daha sonra kişide allerjene karşı(allerji yaratan neden) duyarlığın ortadan kaldırılmasına yönelinir. Ani bir ürtiker atağıyla gelen bir hastaya, vakanın ağırlığına göre antihiştaminikler, kalsiyum ve kortizonlu ilaçlarla yaddım edilir.
17.60. EGZEMA: Egzama, 3zel bir ortam üzerinde bir ya da birkaç allerjînin’etkisiyle nükseden, kaşıntılı, kızarık veziküilîi plaklar biçiminde kendisini gösteren bir deuı hastalığıdır. Egzama olayı, seyri sırasında ‘Kızarıklık dönemi’, ‘Vezikül dönemi’, ‘Sulanma ve kabaklanma dönemi’ ve ‘Kepeklenme dönemi’ olarak dört ana dönemden geçer. Kızarıklık dönemi: Egzamanın ilk seyri boyunca kalıcı olan belirtisi kaşıntıdır. Kaşıntının başlamasından kısa bir süre sonra deride ödemli bir kızarıklık belirir Vezikül dönemi: Bu dönemde derideki kızarık alanlarda vezikülle## belirir. Birkaç vezikül birleşip daha büyük bir lezyon, yani bir blil luşturabilirler. ulanma ve kabuklanma dönemi: Veziküllerin patlayıp boşalmasıyla bu alanlar sızıntılı bir görünüm kazanırlar. Bu sızıntılar daha sonraları kuruyup deri yüzeyinde sarımtırak kabuklara dönüşürler. Kabuk kaldırılırsa sızıntılar yeniden başlar. Kabuklar bir süre sonra kendiliklerinden düşerler. Kepeklenme dönemi: Kabuklar döküldükten oluştururlar ve büyük bir sıklıkla da yaşlılarda görülürler. Uzak dokulara metastazları son derece azdır. Genellikle önemsenmediklerinde, bulundukları yerde daha derin tabakalara ve dokulara doğru yayılırlar. Bu kanser çeşidi çok yavaş ilerler ve vücudun herhangi bir bölgesindeki deriyi tutabilir, daha çok yüzde yerleşir. Yalnız bir tane olabileceği gibi aynı kişide, aynı anda bir çok yerde bulunabilir. Genellikle balmumu kıvamında, değişik büyüklükte, krem-gri renkte bazen de ülserli bir nodül ya da nodüller biçimindedir. Yavaş ilerleyen ve herhangi bir rahatsızlık yaratmayan tümörler olduklarından, çoğu kez hasta tarafından önemsenmez. Kuşkusuz tümöre ne kadar erken müdahele edilirse, sonuç da o denli yüz güldürücü olmaktadır. Tümör çeşitli yöntemlerle tedavi edilmektedir. Olaya göre seçilen cerrahi, ışın, ilaç tedavileri % 95’i aşan başarılı sonuçlar sağlamaktadır. Tedavi için her zamanki koşulu yinelemekte yarar görüyoruz: “NE KADAR ERKEN O KADAR BAŞARILI”
17.69. SKUAMÖZ HÜCRELİ KANSER: Skuamöz hücreli kanser kendisini oldukça sert, ağrısız ve kırmızı renkte nodül ya da plaklarla gösterir. Derinin bu kanser türü de epidermisten kaynaklanır. Bazal hücreli kanserden farklı olarak
skuamöz kanserde kanser hücreleri, genellikle keratin hazırlayan hücrelere doğru değişirler, Skuamöz tipin bazal tip kanserden bir başka farkı da metastaz yapma eğilimlerinin oldukça fazla oluşudur. Bu kanserler normal deri dokusundan kaynaklanabilecekleri gibi,sıklıkla da deri yüzeyindeki eski bir lezyonun hazırladığı ortamdan kaynaklanırlar. Bu lezyon eski bir deri yanığının nedbe izi, bir senil keratoz ya da fazla güneşlenmeye bağlı olarak gelişmiş bir güneş keratozu olabilir. Skuamöz hücreli kanser, vücudun herhangi bir deri yüzeyinde çıkabilir ama şakak ve kulaklarda daha çok görülür. Skuamöz hücreli kanserin tedavi ilkeleri aynen bazal hücreli kanserde olduğu gibidir. Gerek teşhis gerekse tedavi için her zamanki temel ilkeyi bıkmadan burada da yineleyeceğiz: “NE KADAR ERKEN O KADAR BAŞARILI”.
17.70. HABİS MELANOMA: Habis melanoma deri tümörleri arasında en sık ölüme neden olanıdır. Kanser hücresi özelliğini kazanmış olan epidermisin melanosit hücrelerinden kaynaklanmaktadır. Bilindiği gibi melanositler deriye esmer rengini kazandıran melanin adlı boya maddesini (pigment) hazırlayan hücrelerdir. Daha önce de belirttiğimiz gibi, kanser hücresi özelliğini kazanmamış olan normal melanositlerin fazla sayıda bir araya gelmeleriyle deride benler ortaya çıkar. Hemen hemen bütün insanlarda değişik sayıda ben bulunur. Habis melanomlarm yaklaşık % 30’u benlerden kaynaklanır.Habis melanomlar tüm kanserler içinde % 1 gibi düşük bir orana sahiptir. Öyleki bütün kanserlerin % l ’i habis melanomdur ve bu % l ’in de ancak % 30’u benlerden kaynaklanmaktadır. Bu nedenle vücuttaki benlere bakarak gereksiz bir kanser korkusuna kapılmamak gerekir. Ama bunun yanı sıra benlerdeki bazı değişikliklere karşı da uyanık olmak gerekir. Habis melanomlar, tehlikesi yüksek ve çok erken metastaz yapan tümörlerdir. Bu nedenle erken teşhis çok önem kazanmaktadır. Derideki benle- rin yanı sıra normal deri bölgesinden ve bir mukoza yüzeyinden de habis melanomanm kaynaklanabileceğini belirterek, derideki her

hangi bir esmer lekeyi habis tümör bilgisi açısından ayrıntılarıyla inceleyelim. Herhangi bir bende rengin değişiklikler göstermesi, aynı anda bir rengin değişik tonlar içermesi, ben kenarlarının düzgün olmayışı habis melano- ma doğru bir yönelişin kuşkusunu uyandırmalı- dır. Bu bölgenin hücrelerinin mikroskobik incelemeye alınmaları gerekir. En kuşkulu renkler beyaz, kırmızı, mavinin tonları ve siyah, kahverenginin karışık tonlarıdır. Üzerinde saç çıkmış olan benler son derece iyi huylu benlerdir. Ama bunların da renk değişikliği ve öteki bazı özellikler bakımından kontrol edilmelerinde yarar vardır. S.529’da benlerin kuşku uyandıracak özelliklerini bir tablo biçiminde veriyoruz. Herhangi bir ben tabloda belirttiğimiz özelliklerden birine sahip olsa bile, zaman kaybetmeden bir doktora başvurulması gerekmektedir. Habis melanomların tedavisinde cerrahi yöntemler etkilidir. Bu tümörün çok öldürücü bir tümör olduğunu yeniden vurguladıktan sonra teşhis ve tedavi için her zamanki temel ilkeyi bıkmadan yineleyelim:
“NE KADAR ERKEN O KADAR BAŞARILI”
17.71. DERİNİN NEDENİ BİLİNMEYEN H A STA LIKLARI: Bu başlık altında “Psoriazis” (Sedef hastalığı) ve “Vitiligo” hastalıklarını inceleyeceğiz.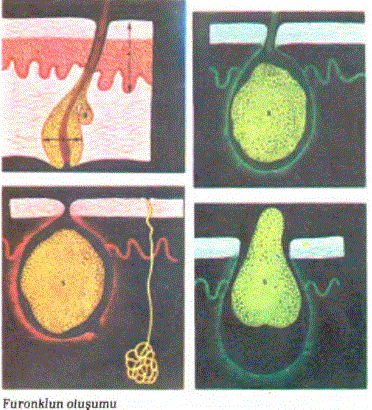
17.72. PSORİAZİS:Halk arasında sedef hastalığı olarak bilinen bu hastalık, müzmin (Kronik) özellikte skuamlar (pul) ve kızarıklıklarla seyreder. Beyaz ırkta % 1-4 oranında rastlanır veçatlakları gelişebilir. Tedavide gümüş nitrat ve benzeri ilaçlardan yararlanılmaktadır.
17.82. OSTİFOLİKÜLİT: Ostifolikilüt, kıl folikülü- nün ağzına yerleşmiş olan bir püstüldür. Püstiilün
ortasından kıl geçmektedir. Tedavide antiseptik ve/veya antibiyotikli merhemlerden yararlanılmaktadır.
17.83. SİKOZİS NONPARAZİTERYA: Kıl folikülü- nün ağzı ve infundibulum bölümlerini etkilemiş cerahatli deri hastalığı olan sikozis nonparazi- terya,ostiofolikülitte olduğu gibi stafilokok bakterilerinin etkisiyle gelişir ve yerine nedbe dokusu izi bırakmadan iyileşir. Tedavide antiseptik ve/veya antibiyotikli merhemlerden yararlanılmaktadır.
17.84.FURONKL: Furonkl, kıl folikülünün nekrozla sonlanan stafilokoksik iltihabıdır. Başlangıçta, ortasından kıl geçen bir kırmızı şişlik gelişir. Derideki bu şişlik, bir süre sonra püstül denilen içi cerahat dolu san renkli deri kabartısına, püstül de bir süre sonra ülser yarasına dönüşür. Furonkl başlangıçta ağrılıdır ama kıl folikülünde “Burbilon” denilen nekrozlu, yani ölü bölümler çıkarılırsa ağrı kaybolur. FuronkJ iki üç haftada yerinde çökük bir nedbe izi bırakarak iyileşir. Bazı olaylarda lenf bezlerinin şişmesi ve/veya “Septisemi” gibi olaylar gelişebilir. Sık sık yineleyen furonkl olaylarına “Frunkulo- zis” denir. Eğer bir hastada frunkolozis saptanmışsa bu hastanın şeker hastalığı (diabet) yönünden araştırılması gerekir. Tedavide antiseptik ve/veya antibiyotikli merhemler ve ağızdan alman antibiyotiklerden yararlanılmaktadır,
17.85. ANTRAKS – ŞİRİPENÇE: Birkaç furonklun bir araya gelmesiyle ortaya çıkan tabloya antraks denir. Antraks, halk arasında “Şiripençe” olarak bilinmektedir. Antraksta kıl ve derideki cerahat- lanma ve nekroz daha yaygındır. Hastalık sırasında ateş ve titreme görülebilir. Derideki yaralar nedbe dokusuyla iyileşir. Antraks olaylarında da hastaların şeker hastalığı yönünden araştırılması gerekir. Tedavi olarak antibiyotiklerden yararlanılmaktadır. Bazı olaylarda yaraya cerrahi girişim gerekebilir.
17.86. HİDROZADENİT-KÖPEK MEMESİ: Halk arasında “Köpek Memesi” olarak bilinen hidrozadenit, koltuk altındaki “Apokrin ter bezlerinin” stafilokok bakterilerinin cerahatla sonuçlanan bir infeksiyonudur. Derialtı dokusunda ağrılı sertliklere “Nodozite” denir. Bu bölgelerde deri kızarıktır. Nodoziteler bir süre sonra cerahatla dolarlar. Oluşan bu cerahat vücut tarafından püstül biçiminde dışarı atılabileceği gibi, atılmadan vücut tarafından kendiliğinden yok da edilebilir. Hastalığın etkeni bilinmekle birlikte oluşum mekanizması ve alınacak önleyici önlemler konusunda fazla bir şey bilinmemektedir. Köpek memesi aynı kişide ve aynı bölgede sık sık yineleyebilir. Tedavide deriye sürülen antiseptik merhemlerden, ağız yoluyla alman antibiyotiklerden yararlanılmaktadır. Bazı olaylarda cerahat- lanarak püstüle dönüşmüş nodozitelere cerrahi girişim gerekmektedir.
17.87. AKNE NEKROTİK: Akne nekrotik, “Stafilo- kokus aureus” adlı bakterilerin etkisiyle gelişen sivilcelerdir. Bu sivilceler alın ve saçlı deri kenarlarında çıkarlar ve kırk yaşın üstündeki kimselerde daha sık görülürler. Nüksetmelerle seyreden hastalık, antibiyotikli merhemler ve deriyi soyucu “Rezorsin”li, “Şahsilik asit”li ilaçlar yardımıyla tedavi edilmektedir.
17.88. AKNE KELOİDYEN: Akne keloidyen yalnız erkeklerin ense ve saçlı deri sınırlarında görülen ve “Keloid” dokusuyla iyileşen sivilcelerdir. Bilindiği gibi keloidler kabarık ve fazlalık dokulardır. Keloid gelişmesinde ailesel eğilim saptanmıştır. Keloidlere ışın tedavisi uygulanarak gelişmelerinin önlenmesine çalışılmaktadır.
17.89. GRANÜLOMA PİYOJENİKUM: Granüloma piyojenikum kiraz renginde ve büyüklüğünde, saplı, kolay kanayan ve tömür görünümünde olan iltihabı bir deri oluşumudur. Etken stafilokokus aureustur. Daha çok parmaklar, dudak ve burunda görülürler. Bu oluşumların elektrikle yakılması (Elektrokoterizasyon) yeterli bir tedavi sağlamaktadır.
17.90. VEJETAN PİYODERMİT: Vejetan piyoder- mit koltuk altı, saçlı deri ve cinsel bögelerde daha sık gelişen, içi serum kıvamında bir sıvıyla dolu vezikül denilen ya da içi cerahatla dolu püstül denilen şişliklerin bir süre sonra deriden karnabahar biçimindeki kabartılara dönüşmesiyle seyreden deri hastalığıdır. Hastalık müzmin seyididir. Tedavide elektrokoterizasyon, antibiyotik ve permanganat banyoları etkili olmaktadır.
17.91. KOLLAGEN HASTALIKLARI: Kollagen hastalıkları bağdokusunun kollagen liflerinde gelişen özel bir dejenerasyonla seyreden ve “Otoimmün” mekanizmasıyla açıklanmaya çalışılan bir grup hastalıklardır. Bilindiği gibi bağdokusu, vücuttaki bütün dokularda bulunmaktadır. Bağ dokusunun bir öğesi olan kollagen liflerinde gelişen dejenerasyon nedeniyle aşağıda değineceğimiz kollagen hastalıkları, vücutta yaygın bir biçiminde yerleşip çeşitli ve birbirinden bağımsız gibi gözüken belirtilerin ortaya çıkmasına yol açmaktadırlar. “Sistemiklupus eritematozus”, “Dermatomiyozitis”, “Skleroder- ma”, “Periarteritis nodoza” ve “Romatoid artrit” kollagen hastalıklardandır. Ansiklopedinin bu bölümünde yukarıda değindiklerimizin ilk üçüncü inceleyeceğiz. Diğer ikisi ansiklopedinin diğer bölümlerinde ele alınmıştır.
17.92. SİSTEMİK LUPUS ERİTEMATOZUS: Siste- mik lupus eritamatozus (SLE) vücuttaki pek çok organı etkileyerek geniş bir belirtiler spektrumu- na yol açan bir kollagen hastalığıdır. Hastalık otoimmün mekanizmasıyla yakından ilgili görülmektedir. Hastaların kanında alyuvarlarla, trombositlere, gamma globülinlere, akyuvarlara, pıhtılaşma faktörlerine karşı antikorla569
rın varlığı ortaya konulmuştur.Hastaların kanında hücre DNA’sına, RNA’sına ve “Deoksiribo- nükleik protein”e (DNP) karşı da antikorlar bulunmaktadır. DNP antikorları, “Lupus eritamatozus hücresi fenomeni” denilen bir duruma yol açarlar. Sözünü ettiğimiz lupus eritamatozus hücreleri, ölmüş olan hücrelerin çekirdeklerinin DNP’ye karşı olan antikorlarla örtülüp, bu yeni oluşumların “Nötrofil granülosit” adlı akyuvarlar tarafından yutulması sonucu oluşurlar. Lupus eritamatozus hücrelerinin oluşabilmesi için hastalardaki immün globülin G (IgG) miktarının fazla olması gerekmektedir. Bu nedenle bütün SLE hastalarında lupus eritamatozus hücrelerine rastlanmaktadır. DNA’ya karşı olan antikorlar, SLE hastalığı için oldukça özgündür. Bunların varlığı hastalığın ağırlığıyla doğru orantılıdır. Gamma globülinlere karşı olan antikorlara “Romatoid faktör” denir. Hastaların kan dolaşımında antikorlarla yukarıda belirttiğimiz trombo- sit, gamma globülin, alyuvar gibi henüz bilinmeyen bir nedenle antijenik, yani vücuda yabancılık özelliği kazanmış olan yapıların birleşmesi sonucu “Antijen-Antikor” kompleksleri oluşur. Bu komplekslerin özellikle böbrek glomerüllerin- deki kılcal damarlara çökmesiyle bir “Glomerülo- nefrit” tablosu gelişir. Antijen, antikor komplekslerine “Kompleman 3” (C3) de bağlanır. Bunun sonucu olarak kanda C3 azalır. Genellikle hastalıkta gelişen ilk belirtiler halsizlik, ateş ve eklem iltihabına bağlı eklem ağrıları ve derideki kızarık lekelerdir. Derideki lekeler sıklıkla vücudun ışık gören bölgelerinde gelişmektedir. Bu lekelere daha çok ilkbahar ve yaz aylarında ve sıklıkla da kadınlarda rastlanır. En özgün deri lekesi, burun sırtından başlayıp yanaklara doğru uzayan simetrik biçimiyle bir yarasaya benzeyen deri kızarıklıklarıdır. Bazı kızarıklıkların ortası pullanırken, bazılarında da nedbeleşme ve çöküklük gelişebilir. Eklemler bazen kızarık ve şiştir. Bu gibi eklemlerde ağrıya ek olarak eklem hareketlerinde güçlük ve sertlik gelişebilir. Bazı hastaların kemiklerinde ve özellikle uyluk kemiği başında “Aseptik kemik nekrozu” denilen bölgesel bir kemik dokusu ölümüne rastlanmaktadır. Bu gibi durumlarda kırık gelişebilir. Bazı hastalarda kalp, akciğer ve periton zarlarında iltihap gelişmektedir. Karaciğer ve dalak büyümesi (Hepatosplenomegali) ve lenf bezlerinin büyümesi görülebilir. Bazı hastalarda kalp de etkilenmektedir. Bunun sonucu olarak kalp kasında büyüme, kalp seslerinde bozulmalar, kalp kasında iltihaplanma (miyokardit) ve kalp yetmezliği gelişebilmektedir. Akciğer dokusunda infarktüs gelişebilmektedir. Hastalığa bağlı olarak sinir sisteminin etkilenmesi sonucu kişilik değişiklikleri, sinir liflerinde iltihaplanma, beyin damarlarında bozukluklar gelişmektedir. Bulantı, kusma, ishal, karın ağrısı, dışkıda fazla miktarda kan bulunması nedeniyle “Melena” denilen katran renginde dışkı çıkarma gibi belirtiler geliş tiğinde, hastalığın sindirim kanalını da etkilemiş olduğu ortaya çıkar. Çoğu hastalarda böbrekler de bozulmakta ve çeşitli böbrek bozukluğub elirtileri doğm aktadır. “ S alisilatlar” ,kortizonlu ilaçlar, “KloroJcuin” ve “H idroksiklorokuin” gibi ila çlard an tedavide y ararlan ılm ak tad ır. SLE hastalarının kesin böbrek işlevleri ve böbreklerin etkilenişi yönünden incelenmesi gerekmektedir.17.93.DERMATOMİYOZİTİS: Dermatomiyozitis, özellikle çizgili kasların zaafiyetiyle özelleşen bir bağdokusu hastalığıdır. Hastalığa yakalanmış olan çocuklarda genellikle özgün deri belirtileri de bulunmaktadır. Erişkin hastalarda bu belirtilere daha az rastlanır. Dermatomiyozitis birbağdokusu hastalığı olması nedeniyle, vücuttaki hemen hemen tüm doku ve organları etkileyebilmektedir. Ama olayın altında yatan asıl nedenin deri, derialtı ve kaslardaki damarlarda gelişen cerahatli olmayan iltihap süreci olduğu gösterilmiştir. Etkilenmiş olan kaslarda yer yer dejenerasyonlar ve ödem gelişmektedir. Etkilenmiş olan deri bölgelerinde epidermis incelir. Bazı hastalarda böbrek ve sindirim kanalında da bozukluklara rastlanmak- tadır. Hastalığın belirtileri sinsice gelişir. Hastalar genellikle kol ve bacaklarında ve buralardaki kasların zayıfladığından yakınırlar. Gerçekten de zaman ilerledikçe hastalar kas çalışmalarında bulunurken zorluklarla karşılaşırlar. Kas güçlerini yavaş yavaş kaybederler. Örneğin, bir zamanlar rahatlıkla merdivenleri çıkan ya da bisiklete binen bir çocuk ya da erişkin, hastalık sırasında bu işleri güçlükle yapar. Bu güçlüğün nedeni her zaman aynıdır, yani kas güçsüzlüğüdür. Kas güçsüzlüğü zamanla çiğneme, yutma ve solunum kaslarına yayılabilir. Bu gibi durumlarda hastalar yutma işlemini zor ve bazen de yanlış yapabilirler. Bunun sonucu olarak kimi zaman besin maddeleri solunum yollarına kaçar ve “Pnomöni”ye yol açarlar. Bazı olaylarda solunum yollarına kaçan besin maddeleri hastanın boğularak ölmesine neden olabilir. Hastaların deri belirtileri de oldukça özgündür. SLEde olduğu gibi, yüzde yarasa biçiminde bir kızarıklık
gelişebilir. Bu hastaların gözkapaklarında da şişlik gelişebilmektedir. Kol ve bacaklardaki derinin renginde koyulaşma ya da açılma olabilir. Hastaların çoğunda hafif bir ateş yükselmesine rastlanmaktadır. Lenf bezlerinin şişmesi, karaciğer ve dalağın büyümesi ve sindirim sistemi bozuklukları gelişebilir. Hastalığa özgün bir tedavi yoktur. Kortizonlu ilaçlardan yararlanılmaktadır.
17.94. SKLERODERMA: Skleroderma hastalığı da bir bağdokusu hastalığıdır. Özellikle deri etkilenmiştir. Ancak kalp, akciğerler, böbrekler ve sindirim sistemi de hastalıktan etkilenebilir. Hastaların deri ve derialtı bağ dokusunda kollagen ve elastik lifler sayıca çoğalıp, deri sertleşir. Skleroderma, yalnız deriyi bölgesel olarak etkilemiş olabileceği gibi, vücudu yaygın bir biçimde etkilemiş de olabilir. Yaygın biçimi sıklıkla infeksiyon ya da şok gibi durumları izleyen ilerleyici bir skleroderma biçimindedir. Hastalığın bu biçiminde derinin geniş yüzeyleri etkilenmiştir. Kollar, eller, bacak ve ayaklar, yüz ve gövdede deri sertleşerek gerginleşmiştir, budununda gergin deri bölgelerinde hareketler sınırlanır. El parmaklarında ağrılı kramplar, parmak uçlarında sivrilmeler ve hareketlerinde sınırlanmalarla pençe el denilen durum gelişebilir. Yüz ve boyun derisi tutulduğunda, buralardaki normal deri kıvrımları kaybolarak deri gergin bir durum alıp, adeta bir maskeye dönüşür. Derideki gerilmeler göğüs bölgesini yaygın bir biçimde etkilediğinde, solunum hareketleri güçleşir. Deride yer yer küçük alanlar biçiminde gelişen skleroderma olaylarında etkilenmiş olan deri bölgesinin rengi bir süre gitgide açılır. Bu bölgede deri sertleşir. Daha sonra renk koyulaşır. Derideki sertlik ve gerginlik kendisini korumaktadır. Hastalığın tedavisinde kortizon, A ve E vitaminleri ve penisilinden yararlanılmaktadır.